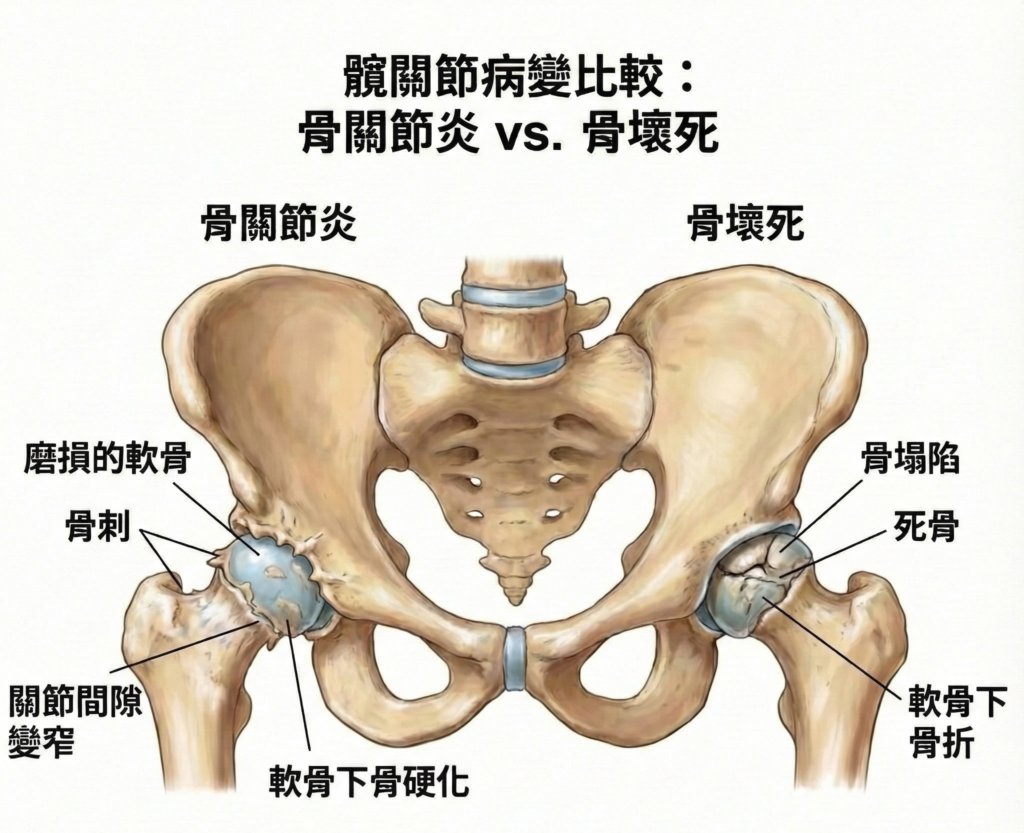
你是否也有這樣的長輩,走起路來一拐一拐,總是喊著「屁股最近怪怪的」?其實,隨著年紀增長,我們的髖關節就像使用多年的機械軸承,會慢慢磨損,出現疼痛、僵硬,甚至影響行走和生活品質。其中最常見的兩大元凶,就是「髖關節退化」和「缺血性壞死」—前者是歲月留下的痕跡,後者則是骨頭血流供應出了問題,導致骨壞死。當保守治療無法改善疼痛和活動困難時,人工髖關節置換手術就成了改善生活的一帖「關鍵解方」!
什麼是人工髖關節置換手術?
我們的髖關節是由一個碗和一個球所形成「球窩關節」——大腿骨上端的「股骨頭」是個圓球狀,嵌在骨盆上像碗形狀的「髖臼」中,人工髖關節置換手術(Total Hip Arthroplasty, THA)就是把已經磨損、壞死或變形的髖關節「換掉」,用一組專門設計的人造關節來取代,讓你能重新行走、坐下、站起來都不再痛苦。
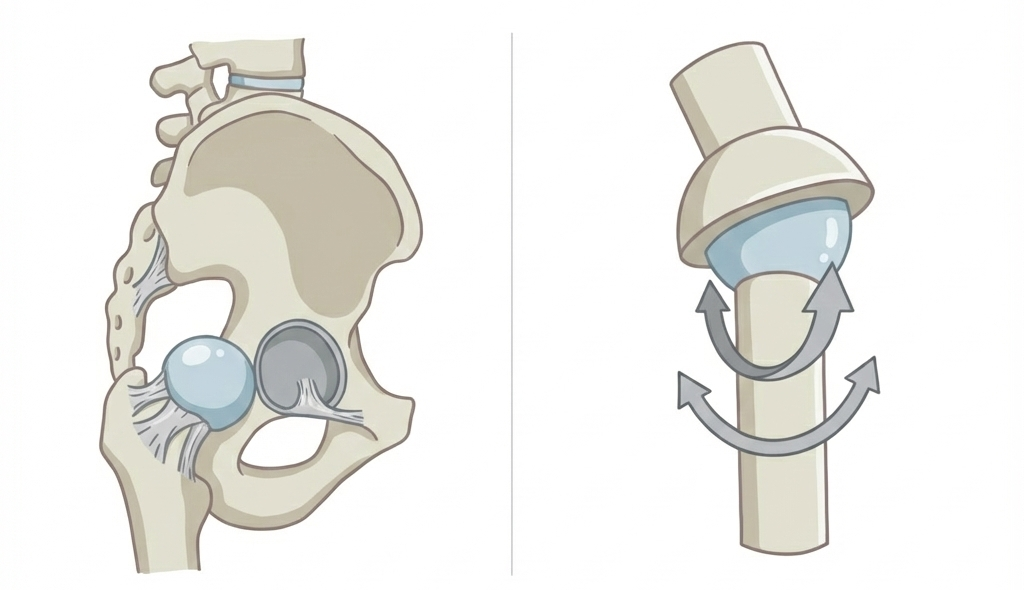
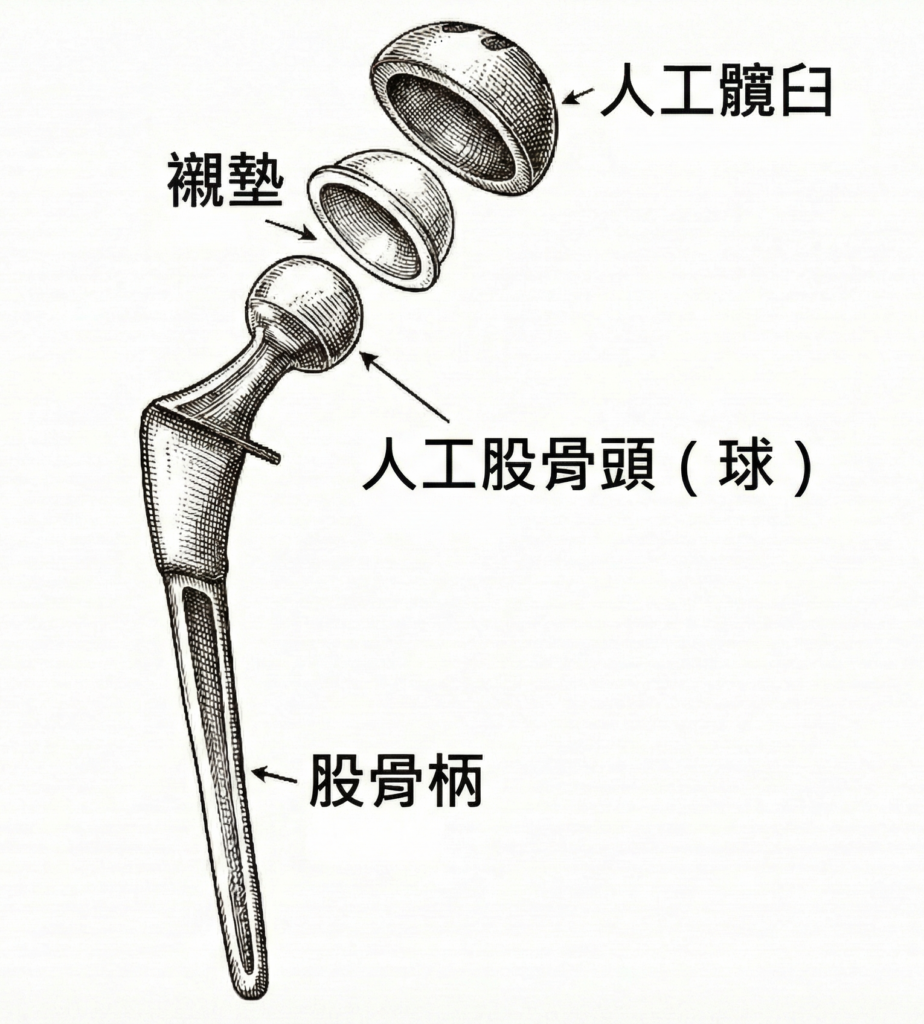
手術中會把壞掉的部分移除,然後裝上人工關節,一般包括:
- 人工股骨頭(球):取代原本壞掉的股骨頭。
- 股骨柄(地基):插入大腿骨內當作地基,支撐人工股骨頭。
- 人工髖臼(碗):嵌在骨盆的髖臼位置,通常由金屬或陶瓷製成。
- 襯墊(緩衝層):位於股骨頭與髖臼之間,提供滑順的轉動面,減少摩擦。
說到要換這麼多零件,很多人第一個反應是:「哇,整個關節都要換!聽起來就很痛」但其實現在的手術方式越來越進步,選擇也很多,最常見的三種手術路徑:後外側入路、前外側入路,以及這幾年越來越熱門的正前側入路。而這特別的正前開人工髖關節置換,就是本篇想跟大家分享的手術方式。
各種手術路徑的差異
後外側入路傷口在臀部側邊偏後,穿過臀大肌,鬆解部分關節後側穩定肌群來進入髖關節,手術視野寬廣且操作方便,但術後在某些姿勢下可能需要特別注意脫臼風險;另一種常見的前外側入路,傷口在臀部側邊偏前,不會切開穩定髖關節的後側肌肉群,脫臼風險相對較低,不過卻會需要鬆解部分臀中肌與臀小肌,因此術後會覺得走路稍微有點不穩,或出現短暫跛行情形。
也因為如此,正前側入路的方式開始逐漸被認同接受,這種做法是從髖關節的正前方進入,而且聰明地利用人體自然的肌肉縫隙(也就是不切斷主要肌肉),被稱為「肌肉間隙通道」。所以手術過程中不會破壞穩定髖關節的肌肉群,術後疼痛相對較少,復健也比較順利,也讓關節穩定性更好,脫臼風險也較低。
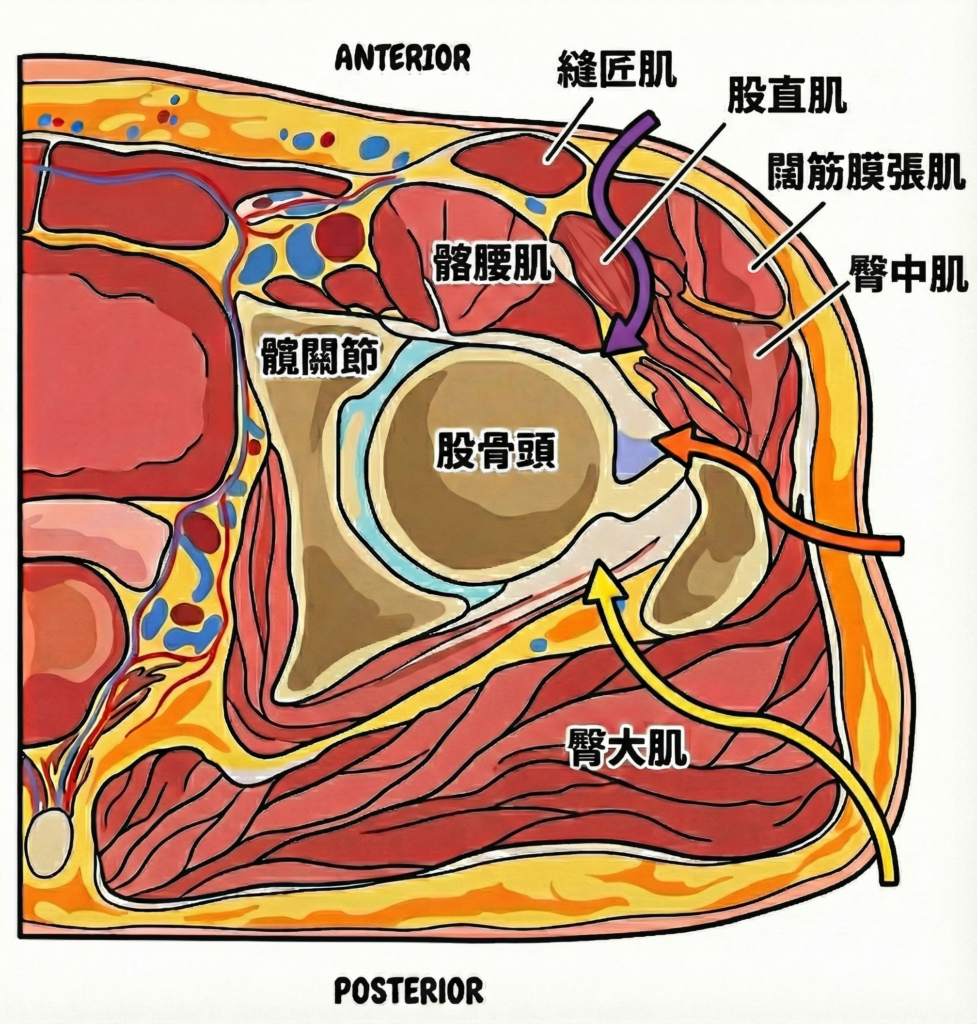
上圖為各種手術入徑(入路)的橫切面示意圖,紫色路徑:正前側入路,經過肌肉縫隙,不需切開肌肉。橘色路徑:前外側入路,需切開臀中肌及臀小肌。黃色路徑:後外側入路,需要鬆解部分後側穩定肌群。
讓我們來看看文獻怎麼說
2023年所發表多項綜合分析與隨機臨床試驗顯示,採用正前側入路的患者在術後早期功能恢復上較好,在前12周優於前外側入路,在前6周優於後外側入路,並且平均住院時間較短(Eur J Orthop Surg Traumatol. 2023 Oct;33(7):2773-2792.)。不過隨著術後3個月甚至拉長到5年的追蹤,兩組差異逐漸縮小或消失(Clin Orthop Relat Res. 2021 Dec 1;479(12):2621-2629.)。在脫臼風險及併發症方面,多項臨床研究與系統性回顧顯示,正前側入路(DAA)在髖關節置換手術中脫臼風險較後側入路低,且在感染率、深層併發症與假體周圍骨折等方面並未發現大幅差異(World J Orthop. 2024 Jan 18;15(1):73-93./ J Arthroplasty. 2022 Mar;37(3):495-500. )。
隨著醫療技術的進步,髖關節置換手術不再只是「最後的選擇」,而是一種幫助患者重拾行走能力與生活品質的重要工具。由前面的研究可以發現,正前側入路的手術方式,憑藉其對肌肉破壞較少、恢復期較短等優勢,成為不少病患與醫師近年考慮的選項之一。不過,每位患者的骨骼構形、病變情形與活動需求都不同,手術方式沒有絕對的「標準答案」,最適合的方案還是需要和專業醫師面對面討論、量身評估。如果你或家人正面臨髖關節相關的困擾,不妨主動詢問、深入了解,讓治療的每一步都更有方向、更有信心。

